Liebe Patienten,
bei Ihnen oder Ihrem Kind wurde vom Arzt eine Schuppenflechte festgestellt. Diese Erkrankung wird von Medizinern auch als Psoriasis bezeichnet.
Eine Psoriasis macht sich vor allem an der Hautoberfläche bemerkbar: Rote, entzündliche und verdickte Hautstellen sind von silbrigen Schuppen, sogenannten Plaques, bedeckt, die zudem stark jucken. Diese Hautveränderungen treten überwiegend an Stellen auf, die für jedermann sichtbar sind – dies kann durchaus sehr belastend sein.
Mit diesem Patienten-Ratgeber möchten wir Ihnen helfen, die Krankheit zu verstehen und besser mit ihr umzugehen. Wir möchten Ihnen wichtige Informationen an die Hand geben, die Ihnen oder Ihrem Kind helfen sollen, den Alltag mit Schuppenflechte besser und mit größerer Zuversicht zu bewältigen.
Wichtig ist: Sollten Sie Fragen haben, zögern Sie nicht, Ihren Arzt darauf anzusprechen!
Psoriasis leitet sich vom griechischen Wort „psao“ ab – ich kratze. Die Erkrankung ist durch Entzündungen und Verhornungsstörungen der obersten Hautschicht gekennzeichnet. Zudem geht von den betroffenen Stellen zumeist ein starker Juckreiz aus.
Die Symptome der Psoriasis können von Patient zu Patient sehr unterschiedlich sein. Am häufigsten treten handflächengroße rote Flecken auf, sogenannte Plaques. Diese befinden sich meist auf den Streckseiten von Armen und Beinen oder am unteren Rücken. Die Plaques schuppen in der Regel stark, weswegen man die Erkrankung gemeinhin auch „Schuppenflechte“ nennt. Die Schuppen lassen sich leicht ablösen, wobei punktförmige Einblutungen in der Haut entstehen. Darunter erscheint die Haut krankhaft verdickt, allerdings ist sie aufgrund der unzureichenden Verhornung trotzdem sehr leicht verletzlich. Typisch für die Schuppenflechte ist auch, dass sie schubweise auftritt; das bedeutet, dass sich Zeiträume mit und ohne Symptome abwechseln.
Das auffälligste Symptom der Schuppenflechte sind natürlich die deutlich sichtbaren Hautveränderungen. Man muss jedoch berücksichtigen, dass keineswegs nur die Haut betroffen sein kann. Häufig gibt es auch Begleit- und Folgeerkrankungen, die am ganzen Körper auftreten können. Psoriasis ist also eine ernstzunehmende Erkrankung, die behandelt werden kann und in jedem Fall behandelt werden sollte.

Die Plaques entstehen zumeist auf den Streckseiten von Armen und Beine
Wer kann an Psoriasis erkranken?
Prinzipiell kann jeder eine Psoriasis bekommen, Männer und Frauen sind gleichermaßen betroffen. Die Patienten sind meist zwischen 15 und 40 Jahre alt, es können jedoch durchaus auch Säuglinge und Kinder an Psoriasis erkranken. Insgesamt leiden etwa 2–3 % der deutschen Bevölkerung an Schuppenflechte.
Die Wahrscheinlichkeit zu erkranken ist besonders hoch, wenn andere Familienmitglieder ebenfalls an der Krankheit leiden. Hat beispielsweise ein Elternteil Psoriasis, ist die Wahrscheinlichkeit, dass das Kind ebenfalls erkrankt, um das 3-fache (von 2% auf 6%) erhöht.
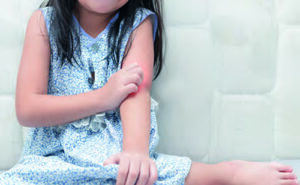
Auch Kinder können an Psoriasis erkranken
Ist Psoriasis ansteckend?
Viele Menschen befürchten, man könne sich bei anderen mit Schuppenflechte anstecken. Ist Psoriasis also übertragbar? Dazu gibt es ein ganz klares Nein, Psoriasis ist nicht ansteckend, es besteht keinerlei Gefahr der Übertragung.
![]() Psoriasis ist nicht ansteckend!
Psoriasis ist nicht ansteckend!
Wodurch kommt es zu Psoriasis?
Oftmals gibt es eine erbliche Grundlage für die Entstehung einer Psoriasis. Kommen irgendwann weitere Auslöser hinzu, bricht die Erkrankung aus. Es kommt zu einer Entzündungsreaktion und zu einer übermäßigen Zellteilung in der obersten Hautschicht. Sie wird dadurch deutlich dicker als bei gesunden Patienten und beginnt sich schuppenweise abzulösen.
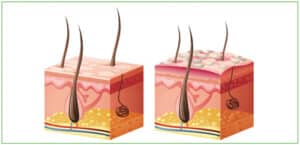
Die oberste Hautschicht wird dicker und schuppt
Was passiert bei Psoriasis im Körper?
Inzwischen weiß man, dass das körpereigene Immunsystem an der Entstehung der Schuppenflechte beteiligt ist. Eigentlich ist das Immunsystem dazu da, Krankheitserreger abzuwehren. Dabei spielen Immunzellen und bestimmte Botenstoffe eine wichtige Rolle. Bei Psoriasis ist die Immunreaktion fehlgeleitet und es kommen vermehrt Botenstoffe in der Haut oder auch in entzündeten Gelenken vor.
Die häufigste Form der Psoriasis ist die Psoriasis vulgaris. Daneben gibt es einige weitere Sonderformen der Psoriasis, die durch andere oder zusätzliche Merkmale gekennzeichnet sind.
Form der Psoriasis |
Hauptmerkmale |
Psoriasis vulgaris |
Plaque-Psoriasis; gerötete, verdickte Psoriasis-Plaques mit silbrig glänzenden Schuppen |
Psoriasis guttata |
Tropfenförmige Psoriasis; punktförmige Psoriasis-Herde am ganzen Körper, nur leichte Schuppung; kommt besonders häufig bei Kindern nach Streptokokken-Infektion vor |
Psoriasis inversa |
Psoriasis in Körperfalten; z. B. Achselhöhlen, Bauchfalte, Gesäßfalte; wegen der dort bestehenden Feuchtigkeit lösen sich die Schuppen ab und die Bereiche erscheinen stark gerötet |
Psoriasis capitis |
Kopfhaut-Psoriasis; Psoriasis-Plaques treten auf dem behaarten Kopf, insbesondere am Haaransatz auf |
Psoriasis arthropatica |
Psoriasis-Arthritis; außer der Haut sind hier auch Gelenke betroffen |
Psoriasis pustulosa |
Pustelförmige Psoriasis; gelbliche Pusteln, die häufig im Bereich bereits bestehender Psoriasis-Herde auftreten; wenn die Pusteln sich zu einer geschlossenen Fläche verbinden, liegt eine Psoriasis pustulosa generalisata vor |
Psoriasis erythrodermatica |
Besonders schwere Form der Plaque-Psoriasis; die Plaques bedecken einen Großteil der Körperoberfläche |
Nagelbeteiligung |
Nagelveränderungen an Händen und Füßen; Dellen, gelbliche Verfärbungen, Nagelablösung, Zerstörung der Nagelplatte |
Je nachdem, wie groß der Anteil der betroffenen Körperoberfläche ist, wird außerdem zwischen leichter und schwerer Psoriasis unterschieden. Auch Dauer und Häufigkeit der Psoriasis-Schübe werden betrachtet. Einige Patienten sind zwischen den Schüben jahrelang beschwerdefrei (und das bis zu 50 Jahren), bei anderen tritt die Schuppenflechte in kurzen Abständen immer wieder auf.
Psoriasis vulgaris
Ungefähr 80 % der Patienten haben eine Psoriasis vulgaris. Typisch sind hier die scharf begrenzten roten Plaques, die mit silbrigweißen Schuppen bedeckt sind. Betroffen sind üblicherweise die Streckseiten von Ellenbogen und Knie, der untere Rücken (Kreuzbein-Region) inklusive der Gesäßfalte und der behaarte Teil des Kopfes. Allerdings können auch alle anderen Körperstellen betroffen sein.
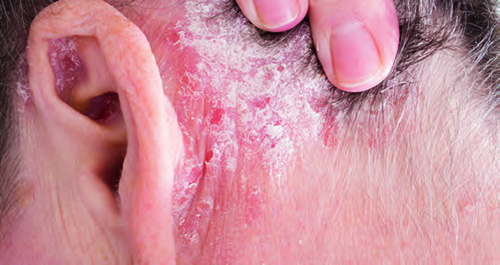
Betroffen ist häufig auch der behaarte Kopfbereich
Psoriasis-Arthritis
Bei 20–30 % der Patienten kommt es zu einer Entzündungsreaktion in den Gelenken. Besonders häufig betroffen sind Hand- und Fußgelenke sowie die Wirbelsäule. In diesem Fall spricht man von einer Psoriasis-Arthritis oder auch Psoriasis arthropathica. Andere Entzündungserkrankungen wie z. B. die rheumatoide Arthritis oder entzündliche Darmerkrankungen sind zwar keine direkten Symptome der Psoriasis, treten aber häufig als Begleiterkrankungen auf.
Schuppenflechte an besonderen Körperstellen
Psoriasis kann prinzipiell am gesamten Körper auftreten. Je nachdem, wo sie auftritt, können sich daraus einige Besonderheiten ergeben.
Bei bis zu 80 % der Patienten ist auch die Kopfhaut, insbesondere der behaarte Teil betroffen. Die Plaques zeigen das typische Psoriasis-Erscheinungsbild, sind also rot, scharf begrenzt und mit silbrigweißen Schuppen bedeckt. Sie können sich über den Haaransatz hinaus in das Gesicht und die Halsregion ausbreiten und verursachen häufig Juckreiz. Die starke Schuppung erschwert zudem das Kämmen und es kann sogar zu Haarausfall kommen.
Von der Nagelpsoriasis sind Finger- und/oder Fußnägel betroffen. Typisch sind kleine Dellen im Nagel („Nagelgrübchen“), gelbliche Verfärbungen („Ölflecken“) oder die Abhebung des vorderen Teils des Nagels vom Nagelbett. Außerdem kann es zu wulstigen Verformungen des Nagels und zu Blutungen kommen. Nagelpsoriasis ist für die betroffenen Patienten häufig besonders unangenehm, da sie sich schlecht verbergen lässt. Dies führt zu Schamgefühlen und zu sozialem Rückzug. Außerdem erschwert die Nagelverformung manuelle Tätigkeiten und kann starke Schmerzen verursachen.
Eine weitere Sonderform der Psoriasis tritt besonders in Hautfalten auf. Beispiele sind Arm- und Kniebeugen, der Bauchnabel und die Gesäßfalte. Die Plaques sind rot und scharf begrenzt. Die typische Schuppung fehlt allerdings.
Psoriasis kann ebenfalls im Genitalbereich auftreten. Obwohl diese Form bei 29–40 % der Betroffenen vorkommt, ist sie leider immer noch ein Tabuthema. Bei Frauen zeigt sie sich in den Leisten, auf dem Schamhügel und der Vulva inklusive der Schamlippen. Bei Männern sind Eichel, Peniswurzel und Hodensack betroffen. Sowohl bei Frauen als auch Männern kann zusätzlich die Region zwischen Genitalien und After und die Region um den After herum involviert sein. Die Psoriasis-Areale im Genitalbereich sind stark gerötet und scharf begrenzt. Zusätzlich können sie nässen und jucken häufig stark. Eine Schuppung tritt dabei nicht auf.
Begleiterkrankungen
Neben der bereits erwähnten rheumatischen Arthritis und den entzündlichen Darmerkrankungen gibt es weitere Krankheiten, die im Zusammenhang mit der Schuppenflechte stehen. Patienten leiden überdurchschnittlich häufig an Stoffwechselstörungen wie z.B. Diabetes mellitus Typ 2 oder an Herz-Kreislauf-Erkrankungen.
Auch zwischen Adipositas und Psoriasis besteht ein eindeutiger Zusammenhang. Adipositas ist ein Risikofaktor für Schuppen- flechte. Übergewicht kann deshalb auch den Schweregrad der Psoriasis verschlechtern, während eine Gewichtsreduktion zu einer deutlichen Verbesserung der Hautsymptome führen kann.

Übergewicht kann die Psoriasis verschlechtern
Woran erkennt man Psoriasis?
Liegen die typischen roten, scharf begrenzten und schuppenden Hautveränderungen und die übliche Verteilung (Streckseiten von Armen und Beinen, unterer Rücken) vor, ist die Psoriasis leicht zu erkennen. Schwieriger ist die Diagnosestellung für den Arzt bei anderen Verlaufsformen oder lokaler Psoriasis wie z. B. der Nagelpsoriasis. Auch eine Vorbehandlung kann das Erscheinungsbild verändern. Durch gute Hautpflege zeigt sich die Psoriasis evtl. nur in Form von mäßig auffälligen, rötlichen Flecken.
Beurteilung durch den Arzt
Bei Schuppenflechte kann der Verlauf der Erkrankung individuell sehr unterschiedlich sein. Bei einigen Patienten sind die Hautveränderungen nur minimal oder treten nur in sehr großen Abständen auf. Andere Patienten leiden permanent unter zum Teil schweren, großflächigen Hautveränderungen. Um den aktuellen Grad der Erkrankung zu beurteilen, betrachtet der Arzt verschiedene Aspekte. Dazu gehören die betroffene Fläche, der Grad der Entzündung und die Stärke der Schuppenbildung. Des Weiteren wird berücksichtigt, ob die betroffenen Hautstellen sichtbar sind. Psoriasis im Gesichtsbereich oder an den Händen gilt als besonders belastend für den Patienten. Selbstverständlich wird bei der Beurteilung auch mit erwogen, wie die Patienten das Ausmaß der körperlichen und seelischen Beeinträchtigung selbst empfinden.

Gemeinsam mit dem Arzt wird ein individuelles Therapieziel festgelegt
Verwechslungsgefahr mit anderen Krankheiten
Einige Erkrankungen sind der Psoriasis in ihrem Erscheinungsbild sehr ähnlich. Psoriasis exanthematica wird gelegentlich mit der Röschenflechte verwechselt. Diese beginnt jedoch im Gegensatz zur Psoriasis an einer einzigen Hautstelle, breitet sich nach einem bestimmten Muster auf der Haut aus und zeigt dabei eine Schuppenkrause, die an eine Halskrause erinnert. Bei Psoriasis weisen die Hautschäden außerdem eine flächige, dichtere Schuppung auf. Ähnlich kann auch ein durch Medikamente verursachter Hautausschlag aussehen. In diesem Fall wäre zu klären, ob kürzlich ein entsprechendes Medikament eingenommen wurde und ob sich die roten Flecken „von oben nach unten“ entlang des Körpers ausbreiten.
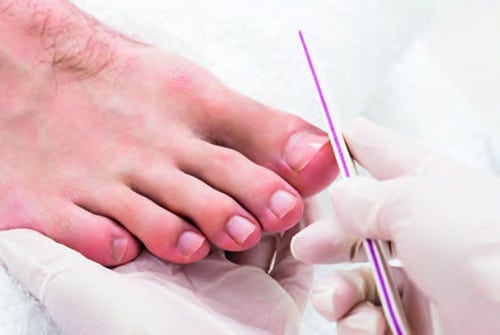
Nagelpsoriasis und Nagelpilz können ähnlich aussehen
Pilzinfektionen des Nagels haben ein ähnliches Erscheinungsbild wie Nagelpsoriasis. Jedoch sind hier meist nicht alle, sondern nur einzelne Nägel betroffen. Während bei Psoriasis auch der Bereich um den Nagel herum in Mitleidenschaft gezogen wird, ist dies bei Nagelpilz nicht der Fall. Bei Nagelpilz sind zudem häufig auch die Zehenzwischenräume und die Fußsohle betroffen. Ein wichtiges Diagnosekriterium für eine Pilzinfektion ist ein positiver Pilznachweis.
Viele Psoriasis-Patienten klagen über Juckreiz, der entweder an einer oder mehreren Stellen oder sogar am ganzen Körper auftritt. Neben Juckreiz werden auch Brennen, Stechen und Schmerzen beschrieben. Der Schweregrad der Schuppenflechte muss dabei nicht unbedingt mit dem Schweregrad des Juckreizes übereinstimmen. Die genaue Ursache des Juckreizes ist unbekannt, jedoch wurde unter anderem vorhergegangener Stress als möglicher Auslöser gefunden.
Mögliche Auslöser/Verstärker der Psoriasis
Der Juckreiz kann wiederum Auslöser für andere Beschwerden wie Konzentrationsstörungen, Aufregung, Schlaflosigkeit und Depression sein.
Was hilft gegen Juckreiz bei Psoriasis?
Leider gibt es hierauf keine eindeutige Antwort. Einige Patienten berichten, dass der Juckreiz erst mit der vollständigen Abheilung der Schuppenflechte verschwunden ist. Andere empfanden eine Schuppenentfernung als Erleichterung oder beobachteten das Nachlassen des Juckreizes mit dem Beginn der Lokaltherapie. Die bei der Psoriasis ohnehin durchgeführte Therapie wirkt im besten Fall also auch dem Juckreiz entgegen.
Warum sollte man nicht kratzen?
Nicht nur bei Psoriasis, sondern bei Juckreiz generell gilt, dass man versuchen sollte, sich nach Möglichkeit nicht zu kratzen. Bei Psoriasis werden durch das Kratzen die Hautschuppen auf den Plaques unsanft abgerissen, was zu punktförmigen Blutungen führt. Außerdem fördert das Kratzen weitere Entzündungsvorgänge und erleichtert das Eindringen von Krankheitserregern und allergieauslösenden Stoffen. Kratzen verschafft nur kurzzeitige Erleichterung und kann letztendlich zu einer erheblichen Verschlechterung des Hautbildes führen.
Bisher gibt es leider keine Therapie, die Psoriasis komplett heilen kann, jedoch gibt es zahlreiche Möglichkeiten, die Symptome effektiv zu lindern.
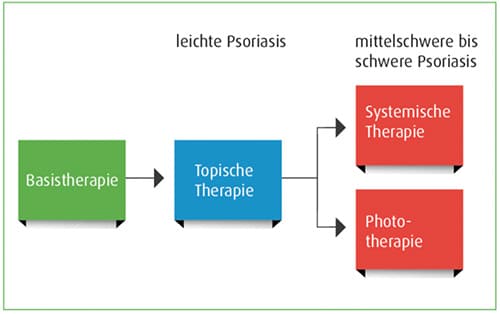
Zur Behandlung der Schuppenflechte sollte stets eine sogenannte Basistherapie durchgeführt werden. Je nach Schweregrad der Psoriasis kann der Arzt zusätzlich eine weitere Therapie verordnen. Da die Psoriasis vor allem durch eine erheblich beschleunigte Vermehrung und gestörte Reifung der obersten Hautzellen und eine Entzündung der Haut gekennzeichnet ist, zielen die Psoriasismedikamente vor allem auf die Schuppenentfernung, eine langsamere Vermehrung der obersten Hautzellen und die Eindämmung der Entzündung.
Bei der Auswahl der richtigen Maßnahmen bezieht der Arzt sowohl den objektiven Beschwerdegrad als auch die individuelle psychische Belastung des Patienten mit ein.
Therapieziele
Für eine erfolgreiche Therapie ist es sinnvoll, gemeinsam mit dem Arzt ein individuelles Therapieziel festzulegen, das in einem bestimmten Zeitraum erreicht werden soll. Optimal wäre selbstverständlich eine vollkommene Abwesenheit von Symptomen auf der Haut. Dieses Ziel ist jedoch oft schwierig zu erreichen, weswegen man häufig eine Reduktion der von Psoriasis betroffenen Körperfläche um 75 % anstrebt, als Mindestziel gilt die Reduktion dieser Fläche um 50 %.
Basistherapie Hautpflege
Da die Haut bei Psoriasis generell sehr trocken ist, ist eine sorgsame Hautpflege sehr wichtig. Durch das Auftragen von Pflegeprodukten wird das Austrocknen der Haut verhindert und die Haut ist weniger spröde. So bleibt die Hautbarriere intakt und die Entstehung von Rissen, in die leicht Krankheitserreger wie Bakterien und Pilze eindringen könnten, wird vermindert. Bei der Basistherapie werden Cremes als Grundlage verwendet, die feuchtigkeitsspendend und pflegend wirken.
Im Intimbereich sollte keine fetthaltige Basispflege verwendet werden, da diese dort Juckreiz verursachen kann. Hier sind Feuchtigkeitscremes ohne Allergene und ohne reizende Stoffe wie zum Beispiel Parfüm die bessere Wahl.
Behandlung der Schuppenflechte nach Schweregrad
Keratolyse
Vor Beginn der topischen Therapie ist die Keratolyse, also eine sanfte Schuppenentfernung, unerlässlich. Die Schuppen würden sonst eine Barriere bilden und verhindern, dass die Wirkstoffe an ihren Wirkort gelangen können. Für die Schuppenentfernung eignen sich Zubereitungen mit Harnstoff oder Salicylsäure oder auch Präparate mit Oliven- und/oder Jojobaöl.
Die lokale Therapie (topische Therapie)
Die lokale Therapie erfolgt mit Salben, Cremes und Badezusätzen. Vor allem die schonende Entfernung der verdickten Hornschicht ist wichtig, denn nur dann können die anschließend aufzutragenden Medikamente dorthin gelangen, wo sie wirken sollen. Bei der Behandlung kommen vor allem Kortisonpräparate zum Einsatz, denn diese sind entzündungshemmend und in der Lage, die Zellvermehrung effektiv zu drosseln. Auch Vitamin-D-Präparate haben sich bei der Behandlung bewährt. Sie verlangsamen die Zellteilung, stoppen die Entzündung und wirken sich auf diese Weise positiv auf den Hautzustand aus.
Einnahme von Medikamenten (systemische Therapie)
Die systemische Therapie erfolgt mit Tabletten oder Injektionen. Sie ist jedoch in der Regel nur dann notwendig, wenn die Hautkrankheit einen sehr schweren Verlauf nimmt. Zum Einsatz kommen entweder Medikamente, die das Immunsystem unterdrücken, oder entzündungshemmende Arzneimittel. Auch sogenannte Biologika, also biotechnologisch hergestellte Präparate, haben sich bei der Behandlung bewährt, denn sie greifen in die Kommunikation zwischen Immunsystem und Hautzellen ein und wirken auf diese Weise antientzündlich.
Da sie gentechnisch hergestellt werden und körpereigenen Molekülen sehr ähnlich sind, werden sie meist gut vertragen. Es stehen verschiedene Wirkstoffe zur Auswahl, die sowohl bei Psoriasis vulgaris als auch bei Psoriasis-Arthritis geeignet sind.
Phototherapie
Bei der Phototherapie wird die Haut mit speziellem Licht bestrahlt. Man verwendet hierzu UV-Licht; häufig wird UVB-Strahlung eingesetzt. Bei der sogenannten Photochemotherapie (PUVA) wird hingegen UVA-Strahlung verwendet und zusätzlich ein Medikament eingenommen, um den Effekt der Bestrahlung zu verstärken. Bei einer Sonderform wird die Bestrahlung in einem Solebecken durchgeführt (Balneophototherapie). Des Weiteren ist es sinnvoll, die Phototherapie mit einer topischen oder systemischen Therapie zu kombinieren.

UVB-Strahlung kann bei Psoriasis heilend wirken
Da UV-Strahlung die Krebsentstehung begünstigen kann, ist bei Anwendung der Phototherapie eine begleitende Hautkrebsprävention und -früherkennung wichtig.
Klimatherapie
Bei Patienten mit schon über Jahre bestehender behandlungsbedürftiger Psoriasis wird eine Klimatherapie empfohlen. Das Tote Meer eignet sich dabei besonders gut für einen Urlaub zur Klimatherapie. Die Region bietet trockene, pollenarme Luft und die Zusammensetzung der Sonnenstrahlen ist etwas günstiger für die Haut als in unseren Breiten. Das Wasser des Toten Meeres hat einen hohen Salz- und Mineralgehalt und wirkt auf die Haut entzündungshemmend. Zu beachten ist, dass die Klimatherapie nicht als Kurzzeittherapie oder zur Akutbehandlung geeignet ist.
Psychosoziale Therapie
Psoriasis-Patienten leiden nicht nur unter den sichtbaren Symptomen, sondern sind durch die Erkrankung häufig auch im sozialen, emotionalen und psychischen Bereich negativ beeinflusst. Sie fühlen sich vielfach beeinträchtigt durch Stigmatisierung und Ausgrenzung, bei Sport- und Freizeitaktivitäten, in der Partnerschaft und Sexualität, in der Persönlichkeitsentwicklung, bei der Berufswahl, durch Ausgrenzung am Arbeitsplatz, einen Leistungsabfall in Schule oder Beruf und durch begrenzte Karrierechancen. Damit haben sie vielfach eine geringere Lebensqualität und leiden häufiger an Depressionen, Angst- und Suchterkrankungen als gesunde Menschen. Die Stärke der depressiven Symptome kann dabei höher sein als das tatsächliche Ausmaß der Psoriasis, da sie sehr von der subjektiven Wahrnehmung der Situation durch den Patienten abhängen.

Der hohe Salzgehalt im Toten Meer reduziert Entzündungen
Um Stress zu reduzieren und so die Lebensqualität zu verbessern, gibt es zahlreiche Möglichkeiten. Es kann helfen, sich in Selbsthilfegruppen mit anderen Betroffenen auszutauschen oder an einer speziellen Schulung für Psoriasis-Patienten teilzunehmen. Außerdem sind Gruppen- und Einzelgespräche mit einem Therapeuten möglich. Einige Entspannungsstrategien wie z.B. autogenes Training und Yoga können auch bequem selbstständig zu Hause durchgeführt werden.
Bei sehr starkem Leidensdruck oder einem eindeutigen Zusammenhang zwischen Stress und Psoriasis-Schüben sollte unbedingt ein Psychotherapeut oder Psychiater aufgesucht werden.
Empfohlen werden in der Schwangerschaft lokale Pflegeprodukte und milde bis mittelstarke cortisonhaltige Präparate zur Anwendung auf der Haut. Sollte dies nicht ausreichen, ist eine UVB-Therapie sinnvoll. Bei schweren Verlaufsformen der Schuppenflechte kann eine systemische Therapie erwogen werden (z. B. mit den Wirkstoffen Ciclosporin, Etanercept oder bestimmten Antikörpern). Acitretin und Methotrexat dürfen auf keinen Fall während der Schwangerschaft eingesetzt werden, da sie das ungeborene Kind schwer schädigen könnten.
Bei der Psoriasistherapie von Schwangeren oder Patientinnen mit Kinderwunsch stehen selbstverständlich das Wohl und die Sicherheit von Mutter und Kind im Mittelpunkt. Um die richtige Therapie auszuwählen, muss zwischen den Belastungen abgewogen werden, die für die Mutter durch die Psoriasis selbst entstehen (Ausprägung, Gelenkbeteiligung), dem Risiko für das Kind und dem Risiko, das durch die Therapie entsteht.

Schwangere mit Psoriasis brauchen eine besondere Beratung
Es gibt weder eine Impfung gegen Psoriasis noch Medikamente, die vorbeugend eingenommen werden können. Als einzige effektive Maßnahme gilt das Vermeiden bestimmter auslösender bzw. verstärkender Faktoren. So sollten Rauchen (Nikotin) und übermäßiger Alkoholgenuss auf jeden Fall unterlassen werden. Außerdem sollten keine Berufe ausgeübt werden, bei denen die Haut z. B. durch ständige Feuchtigkeit oder mechanische Reizung stark strapaziert wird. Eine gewissenhafte Hautpflege hält die Haut intakt und gesund und vermindert die Wahrscheinlichkeit an Schuppenflechte zu erkranken. Bei Übergewicht kann auch eine Gewichtsreduktion die Wahrscheinlichkeit eines Ausbruchs deutlich senken. Diese Hinweise gelten auch bei bereits bestehender Psoriasis, um weitere Schübe zu vermeiden.
Praktische Tipps
P6501751-05-0822
Wir sind für Sie da.

InfectoPharm Arzneimittel
und Consilium GmbH
Von-Humboldt-Str. 1
64646 Heppenheim
Deutschland
Sie haben Fragen?
Tel 06252 957000
Fax 06252 958844
kontakt@infectopharm.com