Liebe Patienten,
bei Ihnen ist die Hauterkrankung Aktinische Keratosen festgestellt worden. Ihr Arzt hat Ihnen die behandlungsbedürftigen tastbaren, rauen, verkrusteten oder schuppenden Stellen auf der Haut sicherlich genau gezeigt und Ihnen die verschiedenen Möglichkeiten der Behandlung bereits erläutert.
Mit diesem Ratgeber möchten wir Ihnen helfen, die Hintergründe der Erkrankung zu verstehen, und Ihnen nähere Informationen zur Diagnose, Therapie und Vorbeugung an die Hand geben.
Bei weitergehenden Fragen zur Behandlung der Aktinischen Keratosen wenden Sie sich bitte noch einmal persönlich an Ihren Arzt.
Gerne genießen wir wärmende Sonnenstrahlen. Auf der Terrasse, beim Spaziergang durch die Natur, beim Baden, natürlich im Urlaub und auch beim Arbeiten im Freien. Kein Wunder, denn das Sonnenlicht hat zahlreiche positive Effekte auf unseren Körper. Es regt beispielsweise die körpereigene Herstellung von Vitamin D an, das die Aufnahme von Calcium fördert. Dieses wiederum ist wichtig für unseren Knochenstoffwechsel. Und natürlich verschafft uns Sonnenlicht gute Laune und damit körperliches Wohlbefinden.

Doch jeder, der schon einmal einen Sonnenbrand hatte, musste schmerzlich erfahren, dass zu viel, zu langer und möglicherweise ungeschützter Genuss des Sonnenlichtes auch seine Schattenseiten hat. Die Haut kann je nach Hauttyp und damit Lichtempfindlichkeit im Laufe unseres Lebens nur eine bestimmte Menge an Sonnenlicht ungeschützt vertragen, sonst entstehen ihr auch langfristig Schäden. Die Hautveränderungen durch zu viel Sonnenlicht, die Ihr Arzt bei Ihnen festgestellt hat und „Aktinische Keratosen“ nennt, zählen dazu.
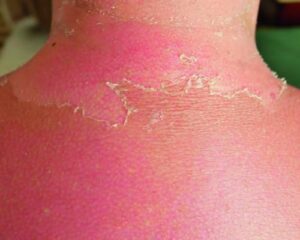
Manchen Sonnenbrand haben Sie bestimmt schon vergessen – Ihre Haut erinnert sich an jeden einzelnen und das noch lange
Der Begriff „Aktinische Keratose“ beschreibt schon sehr genau, womit wir es zu tun haben: „Aktinisch“ bedeutet strahlungsbedingt (griech. aktis = Strahl) und „Keratose“ beschreibt eine krankhafte Veränderung der oberen Haut. Davon betroffen sind Zellen, die man als Keratinozyten (Hornzellen, griech. keras = Horn) bezeichnet.
Manchmal hört man auch den synonymen Begriff „Solare Keratose“, der einen direkten Bezug zum Einfluss des Sonnenlichtes in der Krankheitsentstehung herstellt (griech. sol = Sonne).
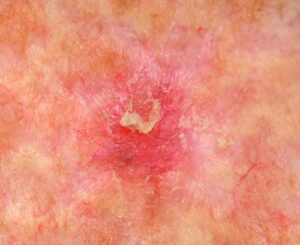
Chronisch lichtgeschädigte Haut bei Aktinischen Keratosen
Bei Aktinischen Keratosen handelt es sich um Hautschäden, die durch Sonnenlicht verursacht werden und eine Vorstufe von hellem Hautkrebs darstellen. Sie entstehen durch chronische Belastung mit ultravioletter (UV-) Strahlung. Langjährige und intensive UV-Strahlung, die Bestandteil des Sonnenlichtes ist, lässt nicht nur die Haut schneller altern, sondern schädigt auch das Erbgut der Zellen. Eigene Reparaturmechanismen der Haut werden beeinträchtigt. Die genetische Information (DNA) in den Zellen der Haut, den Keratinozyten, verändert sich und mit höherem Lebensalter vermehren sich schrittweise die veränderten Keratinozyten und es kommt zu einer sichtbaren Wachstumsstörung der Haut (u. a. Verhornung).
Aktinische Keratosen kommen vor allem in Regionen der Erde mit hoher UV-Einstrahlung vor. Da die Erkrankung in den meisten Ländern nicht meldepflichtig ist, ist die genaue Zahl an Patienten auch in Deutschland unbekannt. In Europa wurden Aktinische Keratosen in den vergangenen Jahren bei bis zu 15 % der Männer und bis zu 6% der Frauen von Ärzten diagnostiziert. Experten-Schätzungen gehen tatsächlich davon aus, dass jeder zweite Mensch im Alter über 60 Jahre in Europa von mindestens einer Aktinischen Keratose betroffen ist. Das Erkrankungsrisiko steigt mit zunehmendem Alter. Gründe für geschlechtsbedingte Unterschiede können die unterschiedliche Sonnenbelastung in Beruf oder Freizeit und die Kopfbehaarung sein.
Jeder Mensch verfügt über eine Art „Sonnen-Guthaben“: Je nach Hauttyp, Lichtempfindlichkeit und persönlicher Veranlagung können wir nur eine bestimmte Gesamtmenge an UV-Strahlen vertragen, ohne dass Hautschäden entstehen. Daher sind ältere Menschen, die sich in ihrem Leben viel im Freien aufgehalten haben, besonders häufig von Aktinischen Keratosen betroffen.

Sonnenstunden waren es viele – auch für die Haut
Risikogruppen im Überblick:

In einigen Berufen ist man der Sonne näher, als es sich die Haut wünschen würde
Aktinische Keratosen finden sich in der Regel an den sogenannten „Sonnenterrassen“ des Körpers:
- am Kopf/im Gesicht: Kahle Kopfhaut, Nacken, Stirn, Schläfe, Ohr, Wange, Nase, Lippe
- am Oberkörper: Dekolleté, Handrücken, Unterarme
Zunächst sind die Hautveränderungen kaum tastbar und erst später werden sie als hautfarbene, rötliche oder hellbraune Flecken mit leichter Schuppung sichtbar. Im Laufe der Zeit verdickt sich die Hornschicht an den betroffenen Hautstellen (Läsionen) weiter. Hornauflagerungen entstehen, die der Arzt auch als Hyperkeratose bezeichnet. Die verdickte Hornzellschicht fühlt sich rau und trocken wie Schmirgel- oder Sandpapier an und ist deutlich tastbar.
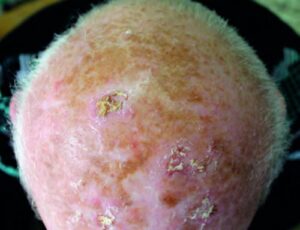
Typische Zeichen von Aktinischen Keratosen auf der unbehaarten Kopfhaut eines Patienten
Die Hautstellen können einzeln (nur wenige Millimeter bis Zentimeter im Durchmesser) oder auch in einem größeren Areal, z. B. flächig im Bereich der gesamten Kopfhaut, auftreten.
Nicht immer handelt es sich bei schuppigen Rötungen auf der Haut um Aktinische Keratosen. Wenn Sie den Verdacht haben, betroffen zu sein, lassen Sie verdächtige Hautveränderungen von einem Arzt abklären. Facharzt ist der Hautarzt.
Die Aktinischen Keratosen können in der Regel vom Arzt aufgrund des typischen Erscheinungsbildes erkannt werden. Häufig wird bei der Beurteilung des Schweregrades auf die folgende Einteilung zurückgegriffen:
Aktinische Keratosen Grad I: mild
schwach tastbar, eher gefühlt als zu sehen
Aktinische Keratosen Grad II: moderat
mäßig dicke Aktinische Keratosen, die einfach zu fühlen und zu sehen sind
Aktinische Keratosen Grad III: schwer
sehr dicke und/oder offensichtliche Aktinische Keratosen
In Zweifelsfällen wird Ihr Arzt eine Hautprobe für eine weitere Laboruntersuchung (Histopathologie) entnehmen. An Bedeutung könnten künftig auch verschiedene bildgebende Verfahren gewinnen, die mit ihrer optischen Darstellung die Möglichkeit bieten, auf Ebene der Hautzellen eine der Histopathologie ähnliche Kontrolle direkt in der Arztpraxis oder Klinik zu erreichen. Dazu zählen die Optische Kohärenz-Tomographie (engl. Abkürzung: OCT) und die Konfokale Laserreflexions-Mikroskopie (engl. Abkürzung: RCM).
Aktinische Keratosen stellen eine frühe Form des hellen Hautkrebses dar.
Die Tücke von Aktinischen Keratosen besteht darin, dass die Hautveränderungen über Jahre schleichend entstehen und sich ohne Behandlung daraus ein in tiefere Hautschichten wachsender und damit invasiver Hautkrebs (Plattenepithelkarzinom) entwickeln könnte. Leider lässt sich nicht vorhersagen, welche Aktinische Keratose entartet und wann. Eine frühzeitige und konsequente Therapie der chronischen Hautveränderungen kann den Verlauf positiv beeinflussen.

Da Aktinische Keratosen als Vorstufe von hellem Hautkrebs gelten, ist es wichtig, frühzeitig mit einer Therapie zu beginnen
Die gute Nachricht vorweg: Aktinische Keratosen sind gut und wirksam zu behandeln.
Es gibt zahlreiche und sehr unterschiedliche Möglichkeiten der Therapie. Die Empfehlung Ihres Arztes wird sich hierbei u. a. nach der Anzahl und der Schwere der Hautveränderungen richten. Dabei ist entscheidend, ob die Aktinischen Keratosen vereinzelt oder flächig ausgeprägt sind, wo sie sich befinden und wie stark sie verhornt sind. Es spielt auch eine Rolle, wie alt Sie sind, in welcher Verfassung Ihr Immunsystem ist, welche weiteren Erkrankungen gegebenenfalls vorliegen oder welche anderen Medikamente Sie aktuell noch anwenden. Auch Wünsche Ihrerseits, z. B. nach einer möglichst verträglichen und zu Hause weiterführbaren, einfachen medikamentösen Therapie wird der Arzt dabei versuchen zu berücksichtigen.

Sobald die Diagnose gesichert ist, wird Ihr Arzt mit Ihnen die Therapiemöglichkeiten besprechen
Wichtig zu wissen ist, dass bei allen Behandlungsmöglichkeiten der Aktinischen Keratosen Hautreaktionen als Nebenwirkungen auftreten können. Sie sind in ihrer Ausprägung nicht nur von Mensch zu Mensch verschieden, sondern auch unterschiedlich bei den einzelnen Behandlungsmöglichkeiten und in der Regel vorübergehend (Ausnahme z. B. Narbenbildung).
Einzelne Aktinische Keratosen können mit lokaler Betäubung operativ entfernt werden:
Zur Kürettage verwendet der Arzt eine Ring-Kürette oder einen sogenannten scharfen Löffel. Einen hohen Stellenwert hat auch die horizontale Abtragung mit dem Skalpell, die mitunter eine vollständige Entfernung des betroffenen Gewebes erreicht, verbunden mit histopathologischer Kontrolle. Die Möglichkeit der weiteren Untersuchung des entfernten Gewebes ist generell der Vorteil aller chirurgischen Verfahren, um die Diagnose zu bestätigen und ggf. invasive Hauttumoren auszuschließen. Nachteile der chirurgischen Verfahren sind die Notwendigkeit einer lokalen Betäubung (evtl. auch mit Kältespray), ggf. Erfordernis einer Naht und allgemeine Operationsrisiken wie Blutung, Narbenbildung und Wundheilungsstörungen.
Daneben existieren verschiedene physikalische Verfahren:
Unter Kryochirurgie versteht man ein Verfahren zur lokal begrenzten Gewebezerstörung durch gezielte Kälte-Anwendung. Im Gewebe werden dabei -25 °C erreicht. Als Kältequelle wird flüssiger Stickstoff (-196 °C) verwendet, der für wenige Sekunden über ein Spray oder einen Kältekontakt (Kryosonde, Kryostempel) mit der Haut in Kontakt kommt. Es bilden sich dabei in und um die Zellen Eiskristalle, die die Zellen schließlich zerstören. Der Vorteil der Kryochirurgie liegt insbesondere in einer relativ einfachen und schnellen Anwendung, eine lokale Betäubung ist meist nicht notwendig. Mögliche Nebenwirkungen sind Schmerzen, Blasenbildung, Entfärbung der Haut (Depigmentierung), Narbenbildung oder Blutungen.
Bei der Lasertherapie wird Gewebe der Haut unter der Einwirkung von Laserstrahlung abgetragen. Die Laserstrahlung dringt mit definierter Wellenlänge und kurzen Impulsen mit hoher Energiedichte in das Gewebe ein und erhöht dort lokal begrenzt die Temperatur. Aktinische Keratosen können auf diese Weise ohne eine Schädigung des angrenzenden Gewebes durch die deutlich erhöhte Temperatur zerstört werden. Vorteil der Lasertherapie ist, dass sie sehr präzise, schnell und weniger invasiv als chirurgische Verfahren ist. Mögliche Nebenwirkungen können auch hier Schmerzen, Narbenbildung oder Blutungen sein.
Bei der Dermabrasion werden mechanisch die obersten Hautschichten mithilfe medizinischer Schleifgeräte abgetragen. Die Dermabrasion kann mit einem Sandstrahl-Effekt verglichen werden, da kleine Salzkristalle oder mikrofeiner Sand mit hoher Geschwindigkeit auf die Haut gestrahlt und wieder abgesaugt werden. Da das Verfahren schmerzhaft ist, ist meist eine lokale Betäubung notwendig. Risiken bei zu tiefer Abtragung sind Wundheilungsstörungen und Narbenbildung.
Chemische Peelings stellen eine weitere mögliche Therapie dar. Sie beruhen auf einer unspezifischen Abtragung von Haut. Die eingesetzten Fruchtsäuren (z. B. Trichloressigsäure) dringen bis zu einer bestimmten Tiefe in die obersten Hautschichten ein, sind jedoch ebenfalls mit dem Risiko von Narbenbildung behaftet.
Medikamentöse Verfahren werden sehr häufig in der Behandlung der Aktinischen Keratosen eingesetzt. Dabei wird auf folgende Wirkstoffe in unterschiedlichen Darreichungsformen zurückgegriffen:
Kaliumhydroxid (KOH) wird in Form einer Lösung bei Aktinischen Keratosen eingesetzt, um Zellen der erkrankten Haut auf unspezifisch-chemische Weise zu zersetzen. An die damit verbundene mögliche leichte lokale Entzündungsreaktion schließt sich der Heilungsprozess unter Ausbildung gesunder Zellen an. Das Auftragen der Lösung geschieht mithilfe spezieller Applikatoren, die die Anwendung deutlich erleichtern.
5-Fluoruracil (5-FU) ist ein sogenanntes Zytostatikum, das bei der Zellteilung das Erbgut (DNA) in den Zellen verändert und damit die Neubildung bestimmter Eiweiße (Protein-Synthese) in den betroffenen Zellen hemmt. Auch wenn diese Wirkung sehr unspezifisch ist, sind davon vor allem sich schnell teilende Zellen wie jene der Aktinischen Keratosen betroffen. 5-FU wird als Wirkstoff einzeln in Form einer Creme oder in Kombination mit Salicylsäure als Lösung eingesetzt (Achtung: brennbar).
Der Zusatz von Salicylsäure dient der Auflösung von übermäßig stark verhornten Zellschichten (Keratolyse) und unterstützt die Wirkung von 5-FU. Mögliche Nebenwirkungen sind Reizungen, Entzündungen und lokale allergische Reaktionen der Haut.
Imiquimod (IMQ) regt das Immunsystem der Haut an und führt gewollt zu einer Entzündungsreaktion. Es zerstört nicht selbst die Aktinischen Keratosen, sondern aktiviert Immunzellen und Botenstoffe des Immunsystems, die daraufhin gegen die entarteten Zellen ankämpfen. Imiquimod wird als Creme aufgetragen und kann lokale Hautreizungen, Rötungen, Schorfbildung, Verkrustung, Juckreiz und Brennen am Anwendungsort als Nebenwirkungen auslösen.
Wie der eigentlich als schmerzstillend bekannte Wirkstoff Diclofenac bei Aktinischen Keratosen genau wirkt, ist nicht bekannt. Es werden anti-entzündliche, Zellwachstum-hemmende und/oder Zelltod-hervorrufende Wirkungen vermutet. Zum Einsatz kommt Diclofenac als Gel. Zu den möglichen Nebenwirkungen der Therapie zählen lokale Hautreaktionen wie allergische Reaktionen, Rötung, Hautausschlag, Schmerzen und Blasenbildung.
Neben den genannten chirurgischen, physikalischen und medikamentösen Verfahren zur Behandlung der Aktinischen Keratosen besteht eine weitere Möglichkeit darin, die Haut mit Medikamenten vorzubehandeln und anschließend zu bestrahlen. Man spricht hier von der Photodynamischen Therapie (PDT).
Das betroffene Hautareal wird bei der PDT mit einem lichtempfindlichen Wirkstoff wie Aminolävulinsäure (ALA) oder Methyl-Aminolävulinsäure (MAL) behandelt, der speziell in den erkrankten Zellen unter dem Einfluss von Licht die Bildung von aggressivem Sauerstoff ermöglicht, welcher wiederum zum Zelltod dieser Zellen führt.
Das Aufbringen der auf Licht reagierenden Wirkstoffe (ALA, MAL) erfolgt in Form einer Creme, eines Gels oder Pflasters, nachdem zuvor die Haut entfettet und aufgeraut wurde. Nach einer definierten Einwirkzeit (Lichtschutz ist zu beachten) werden bei der konventionellen PDT Lichtquellen mit definierter Wellenlänge (z. B. im roten Spektralbereich) zur Bestrahlung verwendet. Alternativ kann die sogenannte Tageslicht-PDT durchgeführt werden, bei der nach der Einwirkzeit für wenige Stunden bei passender Jahreszeit und geeigneten Wetterbedingungen natürliches Licht im Freien zur Bestrahlung genutzt wird. Um eine bessere Standardisierung zu erreichen, wird mittlerweile versucht, Tageslichtbedingungen mit künstlichen Strahlungsquellen zu simulieren.
Vorteil der PDT ist, dass eine großflächige Behandlung der Haut möglich ist. Während der Bestrahlung und wenige Stunden danach kommt es allerdings sehr häufig zu Schmerzen, die individuell unterschiedlich stark wahrgenommen werden und umso intensiver auftreten, je größer die bestrahlten Areale sind. Weitere mögliche Nebenwirkungen der PDT umfassen Rötungen, Ödeme, Verkrustungen, Pusteln, Hautablösungen und Pigmentierungsstörungen der Haut.
Ihr Arzt wird in der Behandlung der Aktinischen Keratosen eventuell auch auf eine Kombination der vorgestellten, unterschiedlichen Therapiemöglichkeiten zurückgreifen.
Nicht vergessen: Regelmäßige Kontrolluntersuchungen!
Die Behandlung der Aktinischen Keratosen sollte unbedingt so lange erfolgen, bis sie komplett abgeheilt sind. Regelmäßige Kontrolltermine während der Therapie und eine Nachkontrolle durch Ihren behandelnden Arzt am Ende der Therapie sollten Sie in jedem Fall wahrnehmen, damit der Heilungserfolg zuverlässig überprüft werden kann.

Nehmen Sie regelmäßige Kontrolltermine bei Ihrem Arzt wahr, damit er den Heilungserfolg überprüfen kann
Auch nach einer erfolgreichen Behandlung von Aktinischen Keratosen besteht die Möglichkeit, dass die Hauterkrankung später noch einmal erneut auftritt (Rezidiv). Daher ist es wichtig, dass Sie Ihre Haut regelmäßig beobachten und bei Veränderungen Ihren Arzt aufsuchen.
Nutzen Sie regelmäßige Vorsorgetermine wie das Hautkrebs-Screening bei Ihrem Hautarzt.
Nach Einhaltung festgelegter Einwirkzeiten von äußerlich angewendeten Präparaten bzw. nach anderen Methoden sollten Sie einen Sonnenschutz mit hohem Lichtschutzfaktor auf die Haut auftragen. Auch um Rezidiven oder Neuerkrankungen vorzubeugen, ist es besonders wichtig, die nachfolgenden Sonnenschutz-Tipps zu beachten.

Ausreichender Sonnenschutz ist das A und O
Aktinische Keratosen sind mittlerweile eine anerkannte Berufskrankheit in Deutschland. Die Einstufung als Berufskrankheit erfolgt durch den Unfallversicherungsträger (Berufsgenossenschaften, Unfallkassen, Unfallversicherungsverbände) nach ärztlicher Untersuchung (gemäß festgelegter Diagnosekriterien) und anschließender Meldung an den Unfallversicherungsträger. Dabei ist beispielsweise entscheidend, dass durch die berufliche Tätigkeit mindestens 40 % der privaten UV-Dosis im Leben erreicht worden ist und die Tätigkeit mindestens 10-15 Jahre Vollzeit im Freien umfasste. Der Unfallversicherungsträger wird prüfen, ob und in welchem Maße Sie beruflich dem Sonnenlicht ausgesetzt waren. Die Befunde werden von einem medizinischen Gutachter untersucht. Bei der Anerkennung einer Berufskrankheit übernimmt ab diesem Zeitpunkt nicht mehr Ihre Krankenversicherung, sondern der Unfallversicherungsträger die Therapiekosten.
Weitere Informationen für Ärzte und Patienten zu diesem Thema bieten u. a. die Deutsche Gesetzliche Unfallversicherung (DGUV), die Arbeitsgemeinschaft für Berufs- und Umweltdermatologie (ABD) sowie die Bundesanstalt für Arbeitsschutz und Arbeitsmedizin (BAUA).

Möglicherweise werden seine Aktinischen Keratosen als Berufskrankheit anerkannt
InfectoPharm Arzneimittel
und Consilium GmbH
Von-Humboldt-Str. 1
64646 Heppenheim
Deutschland
Sie haben Fragen?
Tel 06252 957000
Fax 06252 958844
kontakt@infectopharm.com