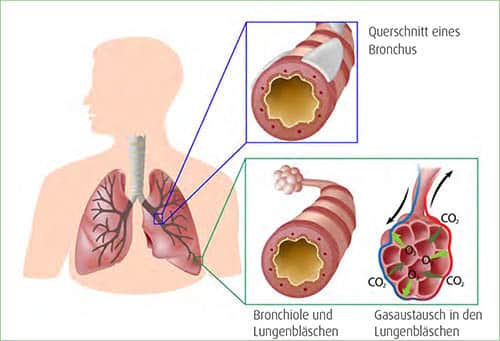
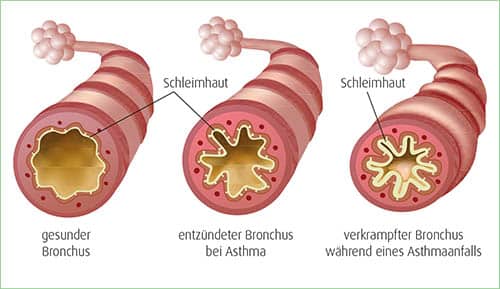
Asthma ist eine der häufigsten chronischen Krankheiten im Kindes- und Jugendalter. Der Begriff bezeichnet immer wiederkehrende bzw. lang andauernde, entzündliche Erkrankung der unteren Atemwege (Bronchien). Durch eine Schleimhautschwellung verengen sich die Atemwege und reagieren besonders empfindlich auf Reize wie Pflanzenpollen, Hausstaubmilben, Tierhaare, Nahrungsmittel, kalte Luft oder Infekte. Etwa 10 % aller Kinder haben Asthma.