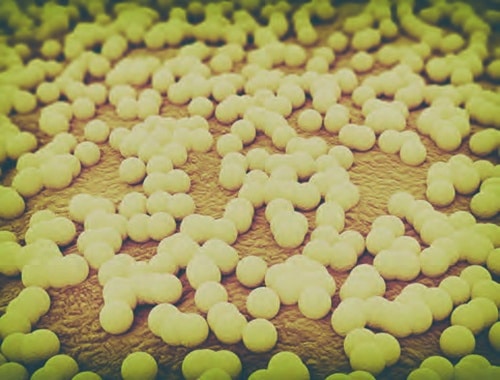
Staphylococcus (S.) aureus gehört zu den kugelförmigen Bakterien. Der Name bedeutet übersetzt etwa „goldenes Weintrauben-Kügelchen“. Der natürliche Lebensraum für krankheitserregende Staphylokokken ist der Mensch und seine unmittelbare Umgebung.
Mukoviszidose – Staphylococcus aureus
Vorwort
Liebe Patienten, liebe Eltern,
Mukoviszidose zählt zu den häufigsten angeborenen Stoffwechselerkrankungen in Europa. Eine Erkrankung, die für Patienten und deren Angehörige eine enorme Belastung darstellen kann. Glücklicherweise gelingt es der Medizin durch neue Entdeckungen und ständige Weiterentwicklungen, die Behandlungsmöglichkeiten stets weiter zu verbessern. Doch neben wirksamen Substanzen ist für den Therapieerfolg auch die Mitarbeit des Patienten entscheidend. Dazu gilt es zu verstehen, was sich hinter „Pseudomonaden“ verbirgt und warum es wichtig ist, „Antibiotika zu inhalieren“.
Um Ihnen bei diesen Fragen eine Hilfestellung zu leisten, haben wir unsere Patienten-Ratgeber ins Leben gerufen. Hier finden Sie fundiertes und verständlich aufbereitetes Wissen zu Erregern, welche bei Mukoviszidose häufig Beschwerden verursachen, sowie Hintergrundinformationen zum Erregernachweis und der Antibiotika-Behandlung bei Mukoviszidose.
Eigenschaften von Staphylococcus aureus
Staphylococcus (S.) aureus gehört zu den kugelförmigen Bakterien. Der Name bedeutet übersetzt etwa „goldenes Weintrauben-Kügelchen“. Tatsächlich lagern Staphylokokken häufig in größeren Trauben zusammen, man spricht von Haufenkokken. Die Bakterien haben einen Durchmesser von etwa 1 μm (Mikrometer). Zum Vergleich: Ein menschliches Haar ist 100 μm dick. Staphylokokken können sich nicht eigenständig bewegen.
Ein spezieller Staphylococcus ist der MRSA (Methicillin-resistenter Staphylococcus aureus). Er weist Resistenzen gegen viele Antibiotika auf und wird in einer gesonderten Broschüre beschrieben.
Infektionsweg
Wo kommen die Bakterien vor?
Der natürliche Lebensraum für krankheitserregende Staphylokokken ist der Mensch und seine unmittelbare Umgebung. Das Bakterium ist weit verbreitet: Bei vielen gesunden Personen (30% bis 50%) kann man im Nasen-Rachenraum S. aureus nachweisen, Kinder zwischen 6 und 11 Jahren sind besonders häufig mit S. aureus besiedelt. In Nasenabstrichen von Mukoviszidosepatienten findet man diesen Erreger sogar noch häufiger.
Wie gelangen die Bakterien in den Körper?
Von gesunden Trägern aus gelangt der Krankheitserreger in die Umgebung der Mitmenschen. Im Staub, in der Luft, in Textilien und auf trockenen Oberflächen können die Bakterien relativ lange überleben. Sie sind gegenüber Umwelteinflüssen sehr widerstandsfähig und überstehen selbst Hitzeeinwirkungen von 60 °C über 30 Minuten.
Eine Infektion entsteht häufig durch Bakterien aus dem eigenen Körper. Dabei ist der Nasen-Rachenraum das wichtigste Reservoir. Dementsprechend haben Menschen mit Mukoviszidose häufig identische Bakterienstämme in der Nase und im Sputum.
Beschwerden und Erkrankung
Wie viele Mukoviszidose-Betroffene sind infiziert?
Ähnlich wie in der gesunden Bevölkerung kommen Staphylokokken auch bei Mukoviszidose sehr häufig vor. Bei Säuglingen und Kleinkindern sind Staphylokokken die häufigsten Keime, die man im Rachenabstrich findet. Im Jahr 2016 isolierte man in Deutschland bei 65 % der Patienten mindestens einmal S. aureus im Sputum oder Rachenabstrich. Von den Kleinkindern waren mehr als 60 % besiedelt, und bei den Jugendlichen waren es sogar bis zu 79 %. Außerdem scheinen bei Mukoviszidose die Nasennebenhöhlen ein wichtiges Reservoir für S. aureus zu sein. Weist man S. aureus in den oberen Atemwegen nach, sind fast immer gleichzeitig die tiefen Atemwege besiedelt.
Sonderform: SCV-Varianten (small colony variants)
Eine Sonderform der Staphylokokken sind die sogenannten SCV-Varianten (small colony variants). Ihren Namen haben sie, weil sie sehr kleine Kolonien bilden, die nur 1/10 des normalen Durchmessers besitzen. Bei der Routine-Anzüchtung im Labor sind SCVs nicht so leicht zu identifizieren, denn sie wachsen langsam und können etwas anders aussehen als „normale“ Staphylokokken. SCVs sind besonders widerstandsfähig. Bei chronischer Infektion wachsen viele Erreger zusammen in Biofilmen.
Etwa 8 % der Mukoviszidose-Betroffenen sind mit SCV besiedelt, vor allem ältere und schwerer kranke Patienten. In einer aktuellen Untersuchung aus Deutschland wurde SCV sogar in 42 % der Patienten mindestens 1-mal in 9 Jahren isoliert. Manchmal werden diese Erreger über Jahre in den Atemwegen nachgewiesen. Häufig besteht gleichzeitig eine Infektion mit Pseudomonas aeruginosa. Außerdem scheint sich bei SCV-besiedelten Personen die Lungenfunktion schneller zu verschlechtern.
Welche Beschwerden und Erkrankungen verursacht Staphylococcus aureus?
Die meisten gesunden Menschen, die Staphylokokken in der Nase oder im Rachenraum tragen, haben keinerlei Beschwerden. Erst wenn sich der Keim weiter ausbreiten kann, kommt es zur Erkrankung. Staphylokokken verursachen eitrige Infektionen der Haut (Furunkel), aber auch ernste oder sogar lebensgefährliche Erkrankungen wie Lungenentzündung, Blutvergiftung oder eine Entzündung der Herzinnenhaut. Bei Mukoviszidose können Staphylokokken das Lungengewebe angreifen und schädigen. Dies betrifft bereits sehr kleine Kinder. Bei manchen älteren Patienten, die immer wieder mit S. aureus infiziert sind, zeigt das Röntgenbild der Lunge schwere Veränderungen, auch wenn keine anderen Erreger wie Pseudomonas aeruginosa nachweisbar sind.
Diagnose
Wie weist man die Bakterien nach?
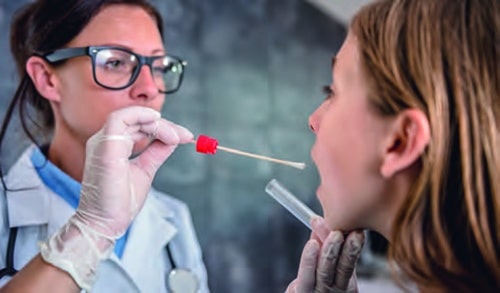
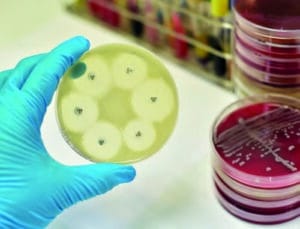
Zu den Routine-Untersuchungen beim vierteljährlichen Ambulanzbesuch gehört die Entnahme eines Rachenabstriches oder einer Sputumprobe. Im mikrobiologischen Labor erfolgt anschließend die bakterielle Überprüfung des Materials. Beim Nachweis von Krankheitserregern wird getestet, welche Antibiotika wirksam sind (Resistenzprüfung).
Behandlung
Staphylokokken lassen sich gut mit Antibiotika behandeln. Dazu eignen sich vor allem Medikamente in Tablettenform oder als Saft. Viele Antibiotika, die wegen einer Pseudomonasinfektion inhaliert oder intravenös gespritzt werden, sind gleichzeitig gegen Staphylokokken wirksam.
Manche Antibiotika wirken gegen viele verschiedenartige Bakterien (Breitspektrum-Antibiotika), andere gegen spezielle Erreger (Schmalspektrum-Antibiotika). Zur letztgenannten Gruppe gehört Flucloxacillin, das besonders gut gegen S.aureuswirkt. Auch Breitspektrum-Antibiotika wie Cephalosporine oder Cotrimoxazol helfen gegen Staphylokokken.
Wann müssen Staphylokokken bei Mukoviszidose behandelt werden?
Ärzte raten zu einer Antibiotikabehandlung, wenn Staphylokokken im Rachenabstrich oder Sputum nachgewiesen worden sind. Dies gilt auch dann, wenn keine Beschwerden bestehen. Die Behandlungsdauer beträgt in der Regel zwei bis vier Wochen.
Darüber hinaus wird eine Behandlung mit staphylokokkenwirksamen Antibiotika empfohlen, wenn Erkältungen oder Infekte der Luftwege mit vermehrtem Husten und Sputum auftreten. Auch bei anderen Infekten mit Fieber, das länger als zwei Tage andauert, sollte man antibiotisch behandeln. Damit wird verhindert, dass sich Staphylokokken im Rahmen anderer Infekte ausbreiten können.
Langzeitbehandlung
Vielfach werden Antibiotika gegen Staphylokokken bei Mukoviszidose auch über Monate oder Jahre verordnet. Die Kriterien dafür unterscheiden sich zwischen den Mukoviszidose-Ambulanzen, und die Fachwelt ist sich noch nicht ganz einig über das beste Vorgehen.
Vor- und Nachteile der verschiedenen Strategien besprechen Sie am besten mit Ihrem Arzt oder Ihrer Ärztin.
Bereits Babys mit Mukoviszidose sind häufig mit Staphylokokken besiedelt. Viele Experten halten daher in den ersten zwei Lebensjahren eine längerfristige, vorbeugende Antibiotikabehandlung für sinnvoll, um die Gefahr einer frühen Lungenschädigung zu verringern. Im Vereinigten Königreich erhalten Säuglinge und Kleinkinder bis zum Ende des 2. Lebensjahrs ein Antibiotikum gegen Staphylokokken.
Bei Kindern oder Erwachsenen empfehlen Ärzte eher selten eine Dauertherapie gegen S. aureus. Es gibt nämlich Hinweise dafür, dass eine solche langfristige Behandlung das Auftreten von P. aeruginosa begünstigen könnte.
Antibiotika zum Inhalieren speziell gegen S. aureus wurden noch nicht in klinischen Prüfungen untersucht. Anders als bei P. aeruginosa weiß man daher nicht, wie groß der Nutzen inhalativer Antibiotika gegen Staphylokokken ist.
Wie erfolgreich ist die Antibiotikabehandlung?
Wenn Antibiotika über drei Wochen konsequent eingenommen worden sind, findet man direkt nach der Behandlung meist keine Staphylokokken mehr. Viele Patienten berichten auch über eine stabilere Gesundheit: Sie haben weniger Husten, besseren Appetit und fühlen sich leistungsfähiger. Die Lungenfunktion verbessert sich bei der Mehrzahl der Patienten, und die FEV1 steigt nach Behandlung um einige Prozent an. Allerdings werden bei vielen Patienten nach einigen Monaten wieder Staphylokokken nachgewiesen, und meist ist es derselbe Stamm wie vorher. Dann wird erneut antibiotisch behandelt.
Was hilft noch gegen Staphylokokken?
Da Staphylokokken auch im Sputum nachweisbar sind, trägt auch die gründliche Reinigung der Lunge zur Reduktion der Bakterienzahl bei. Inhalationen zur Lockerung des Schleims in den Atemwegen, Physiotherapie und Sport sind daher auch wichtige und wirksame Maßnahmen gegen Bakterien. Das alte Motto »wo kein Schleim, da kein Keim« ist noch immer gültig.
Vorteilhaft ist auch ein normales Körpergewicht. Mangelernährte Menschen haben weniger Möglichkeiten, Infektionen im Körper erfolgreich zu bekämpfen. Gut zu essen und genügend Pankreasenzyme einzunehmen hilft also indirekt gegen Infektionen.
Schutz vor Infektion
Wie kann man sich vor Ansteckung schützen?
Angesichts der weiten Verbreitung von Staphylokokken auch bei gesunden Menschen werden keine speziellen Maßnahmen zur Infektionsvermeidung empfohlen. Eine Ausnahme besteht bei der seltenen Spezialform des Methicillin-resistenten Staphylococcus aureus (MRSA, siehe gesonderte Broschüre). Zum Schutz anderer Krankenhauspatienten müssen dann umfangreiche Hygieneregeln eingehalten werden, damit sich die Infektion mit MRSA nicht in der Klinik ausbreitet.
Kann man gegen Staphylokokken impfen?
Bisher gibt es keinen zugelassenen Impfstoff gegen Staphylococcus aureus. Bei Risikogruppen wie Dialysepatienten oder Neugeborenen erproben Forscher neue Strategien in klinischen Studien, bisher nur mit mäßigem Erfolg.
Sind Gesunde durch Staphylococcus aureus gefährdet?
Wie bereits ausgeführt, sind viele gesunde Menschen ohnehin Träger von Staphylococcus aureus.
Mukoviszidosepatienten, bei denen Staphylokokken nachgewiesen wurden, stellen daher keine spezielle Gefährdung für ihre Familienangehörigen oder Freunde dar.
P6501740-02-1019